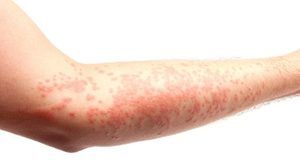
 Atopowe zapalenie skóry (AD) jest jedną z najbardziej nieprzyjemnych chorób dermatologicznych. Niestety, ciśnienia krwi nie można całkowicie wyleczyć, ale jego objawom można się oprzeć. Atopowe zapalenie skóry (łac. Atopia zapalenia skóry) jest również nazywane wypryskiem atopowym, alergicznym zapaleniem skóry, uogólnioną lub swędzącą dermatozą.
Atopowe zapalenie skóry (AD) jest jedną z najbardziej nieprzyjemnych chorób dermatologicznych. Niestety, ciśnienia krwi nie można całkowicie wyleczyć, ale jego objawom można się oprzeć. Atopowe zapalenie skóry (łac. Atopia zapalenia skóry) jest również nazywane wypryskiem atopowym, alergicznym zapaleniem skóry, uogólnioną lub swędzącą dermatozą.
Epidemiologia i objawy
Obecnie w krajach rozwiniętych atopowe zapalenie skóry dotyka 10-20% dzieci i 1-3% dorosłych. Z równą częstotliwością dotyka zarówno mężczyzn, jak i kobiety. Wyprysk atopowy powoduje 20% wizyt u dermatologów. W samych Stanach Zjednoczonych pojawienie się dermatozy prawie potroiło się w ciągu ostatnich trzydziestu lat.
Najczęściej AD występuje u niemowląt i dzieci . Prawdopodobieństwo jego rozwoju u osób starszych niż 30 lat jest znikome. U 75% dzieci alergiczne zapalenie skóry znika samoistnie w okresie dojrzewania.
Skóra osoby cierpiącej na atopowe zapalenie skóry jest wyjątkowo wrażliwa. Pod wpływem czynników drażniących (alergeny środowiskowe lub pokarmowe) skóra szybko staje się czerwona, swędząca i łuszcząca się. Wszystkie te zaburzenia sprawiają, że jest bardziej podatna na powierzchowne infekcje bakteryjne.
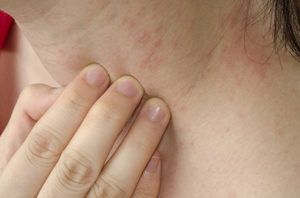
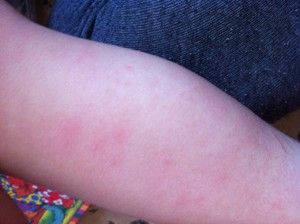
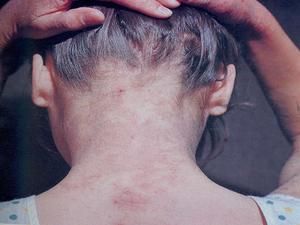
Chociaż zmiany atopowe mogą pojawić się na całej powierzchni ciała, najczęściej występują na rękach, nogach, stawach, nadgarstkach, szyi i klatce piersiowej. Swędzące zapalenie skóry może również dotykać skóry wokół oczu i powiek.

Atopowe zapalenie skóry często występuje wraz z innymi stanami alergicznymi, takimi jak katar sienny, astma lub alergiczne zapalenie spojówek. Jest to przewlekła choroba, która może okresowo się nasilać lub nie wykazywać żadnych objawów, aw niektórych przypadkach całkowicie zanika.
Współczesna farmakologia nie ma jeszcze skutecznych leków do leczenia wyprysku atopowego, a jego przyczyna wciąż nie jest do końca poznana. Jednak zachęca się pacjenta do zbadania czynników, które powodują objawy, oraz metod eliminacji alergenów ze środowiska i żywności. Możliwe jest również leczenie objawowe.
U większości pacjentów zaostrzenie choroby występuje w wyniku:
- infekcje bakteryjne szczepami Staphylococcus aureus,
- nadmiernie sucha skóra
- niska wilgotność
- nadmierne pocenie się
- kurz, piasek lub dym papierosowy.
Ponadto objawy mogą być nasilone przez długotrwałe gorące kąpiele, stosowanie detergentów, drażniących detergentów i noszenie wełny.
Objawy dermatozy mogą być różne, ale najczęściej objawiają się czerwoną, swędzącą wysypką, która szybko przekształca się w bolesne wrzody. Swędzenie nasila się w nocy . Guzki obecne na powierzchni skóry wysychają i tworzą strupy, które mogą być bardzo swędzące.
Prawidłowa dieta
 Wstępny kontrowersyjny związek między alergiami pokarmowymi a zmianami zapalnymi skóry został potwierdzony. Wiele popularnych alergenów spożywczych, takich jak mleko, orzechy, ser, pomidory, pszenica, drożdże, soja i kukurydza, może nasilać reakcje skórne.
Wstępny kontrowersyjny związek między alergiami pokarmowymi a zmianami zapalnymi skóry został potwierdzony. Wiele popularnych alergenów spożywczych, takich jak mleko, orzechy, ser, pomidory, pszenica, drożdże, soja i kukurydza, może nasilać reakcje skórne.
Stwierdzono również, że około jedna trzecia pacjentów z atopowym zapaleniem skóry ma nietolerancję histaminy. Dla tych osób zalecana jest dieta pozbawiona pokarmów zawierających ten związek. Wiele pokarmów związanych z alergizującymi pokarmami zawiera wysoki poziom histaminy. Należą do nich:
- ser
- jogurt
- alkohol
- ryby
- skorupiaki
- drożdże
Znaczne ilości histaminy zawierają również szpinak, bakłażan i produkty mięsne. Różne suplementy diety, takie jak benzoesany i barwniki, powodują uwalnianie endogennej histaminy. Unikając żywności bogatej w histaminę i żywności wysoko przetworzonej, możesz zminimalizować objawy zapalenia skóry.
Udowodniono również, że karmienie piersią zapobiega rozwojowi ciśnienia krwi. Wykluczenie z diety kobiet w ciąży i karmiących typowych produktów alergizujących - jaj, ryb, orzeszków ziemnych - wykazało pozytywny wpływ na zapobieganie wypryskom atopowym u noworodków.
Ze względu na fakt, że kurz i dym papierosowy są drażniącymi alergenami, osoby dotknięte ciśnieniem krwi powinny unikać palenia i przebywania w zakurzonych i zadymionych pokojach. Kolejnym czynnikiem zaostrzającym reakcję alergiczną jest sierść kotów i psów.
Leczenie i zapobieganie
 Podstawą leczenia jest zapobieganie, które polega na zapobieganiu lub minimalizowaniu kontaktu z określonym alergenem. Dla osób cierpiących na AD zaleca się stosowanie leczenia miejscowego, które polega na zmniejszeniu suchości i wyeliminowaniu stanów zapalnych skóry.
Podstawą leczenia jest zapobieganie, które polega na zapobieganiu lub minimalizowaniu kontaktu z określonym alergenem. Dla osób cierpiących na AD zaleca się stosowanie leczenia miejscowego, które polega na zmniejszeniu suchości i wyeliminowaniu stanów zapalnych skóry.
Aby zwalczyć bardzo suchą skórę, należy stosować wysokiej jakości preparaty nawilżające, najlepiej 5-10 minut po kąpieli. Najlepszym środkiem nawilżającym jest wazelina, która ogranicza utratę wody przez skórę do 98%. Zalecane produkty dla pacjentów z AD obejmują substancje zatrzymujące wodę w wewnętrznych warstwach skóry lub ograniczające jej parowanie (kwas hialuronowy i ceramidy).
Większość dostępnych na rynku mydeł zmywa warstwę tłuszczu, która chroni powierzchnię skóry przed wysuszeniem i utratą wody. Przy regularnym stosowaniu tych produktów może wystąpić toksyczne zapalenie skóry, a leczenie w tym przypadku obejmuje stosowanie specjalnych kremów i emulsji do kąpieli bez mydła. Ich szeroki wybór jest dostępny w aptekach. Niezbędna jest również temperatura kąpieli - woda powinna być umiarkowanie ciepła. Gorące kąpiele nie są zalecane . Powinieneś kąpać się w wodzie o temperaturze 30–35 ° C przez nie więcej niż 5 minut. Po kąpieli konieczne jest nawilżenie skóry odpowiednimi preparatami.
Leki
 Jeśli stosowanie środków nawilżających nie przyniesie pożądanych efektów, zaleca się stosowanie tabletek z zapaleniem skóry, jeśli na ciele pojawi się ropna wysypka. W takim przypadku można zalecić leczenie sterydami. Zwykle lekarz przepisuje kortykosteroidy w postaci maści i kremów.
Jeśli stosowanie środków nawilżających nie przyniesie pożądanych efektów, zaleca się stosowanie tabletek z zapaleniem skóry, jeśli na ciele pojawi się ropna wysypka. W takim przypadku można zalecić leczenie sterydami. Zwykle lekarz przepisuje kortykosteroidy w postaci maści i kremów.
W przypadku ciężkiego wyprysku - zastrzyk. Łagodne postacie dermatozy można leczyć bez recepty hydrokortyzonem. Jeśli powierzchnia skóry została uszkodzona i nastąpiło zakażenie bakteryjne, przepisywane są antybiotyki.
Radioterapia UV
Terapia UV to innowacyjny sposób leczenia atopowego zapalenia skóry. Wykazano, że promieniowanie ultrafioletowe immunomoduluje, zmniejsza nasilenie i częstotliwość zaostrzeń. Promieniowanie UV jest skuteczne w leczeniu krótkotrwałych ostrych wyprysków, podczas gdy UVB jest przeznaczony do długotrwałego leczenia łagodniejszych zmian. Terapia ultrafioletowa powinna być przepisywana pod ścisłym nadzorem dermatologa.