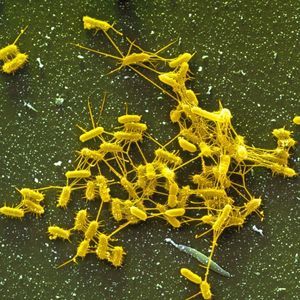
 Bakterie Proteus są warunkowo patogennym mikroorganizmem i zwykle nie uszkadzają ludzkiego organizmu. Jednak pod pewnymi warunkami niektóre rodzaje tego drobnoustroju powodują choroby, które trudno jest poddać antybiotykoterapii i dlatego są uważane za poważny problem medyczny. Zakażenia szpitalne wywołane białkami są szczególnie niebezpieczne.
Bakterie Proteus są warunkowo patogennym mikroorganizmem i zwykle nie uszkadzają ludzkiego organizmu. Jednak pod pewnymi warunkami niektóre rodzaje tego drobnoustroju powodują choroby, które trudno jest poddać antybiotykoterapii i dlatego są uważane za poważny problem medyczny. Zakażenia szpitalne wywołane białkami są szczególnie niebezpieczne.
Charakterystyka rodzaju Proteus
Wszyscy przedstawiciele rodzaju proteus - pałeczki gram-ujemne i fakultatywne beztlenowce, tj. W razie potrzeby mogą przejść na beztlenowy rodzaj metabolizmu. Charakterystycznym miejscem ich siedliska są gnijące szczątki roślin i zwierząt. W niewielkiej ilości bakteria ta stanowi mikroflorę ludzi i zwierząt. Proteus znajduje się również w glebie i zanieczyszczonej wodzie organicznej.
Optymalny wzrost protea obserwuje się w temperaturze 37 stopni i wartościach ph 7, 2–7, 4 (środowisko lekko zasadowe). Zakres, w którym bakteria utrzymuje aktywne życie, wynosi od 20 do 38 stopni. W zależności od rodzaju odżywiania ten mikroorganizm jest chemoorganotrofem (wykorzystuje energię wiązań chemicznych do utrzymania ważnych procesów, otrzymuje substancje organiczne ze środowiska).

Podobnie jak inni przedstawiciele enterobakterii, Proteus zawiera antygen somatyczny O i wiciowy antygen H, które są używane do typowania niektórych gatunków tej bakterii.
Sytuacja w taksonomii biologicznej
W mikrobiologii istnieją dwa systemy klasyfikacji: fenotypowy i filogenetyczny. Pierwsza metoda systemowa jest starsza i raczej arbitralna. Łączy mikroorganizmy w grupy na podstawie wspólnych cech struktury i życia. W taksonomii filogenetycznej rozkład bakterii na kategorie zależy od poziomu podobieństwa genetycznego między różnymi taksonami, który jest określony przez analizę sekwencji genu 16-S-rybosomalnego RNA.
Zgodnie z klasyfikacją fenotypową rodzaj Proteus należy do grupy beztlenowych pręcików tworzących przetrwalniki i należy do rodziny bakterii jelitowych (Enterobacteriaceae). W filogenetyce ten takson należy do rozległego gromady proteobakterii, liczącej ponad dwa tysiące gatunków. Pełna struktura taksonomii protea w kierunku od najwyższej do najniższej kategorii odpowiada następującemu schematowi:
- Królestwem są bakterie (bakterie).
- Phylum - Proteobacteria (proteobacteria).
- Klasa - Gammaproteobacteria (gammaproteobacteria).
- Zamówienie - Enterobateriales (bakterie jelitowe).
- Rodzina - Enterobacteriaceae.
- Rodzaj - Proteus (Proteus).
Klasyfikacja genotypowa niezawodnie odzwierciedla związek między grupami bakterii, ale nie zawsze pokrywa się z fenotypem. To ostatnie jest bardzo wygodne przy badaniu różnych właściwości mikroorganizmów.
Obecnie rodzaj proteus obejmuje pięć gatunków. Niektóre z nich są zróżnicowane na biotypy, których granice są bardzo arbitralne, nawet na poziomie molekularnym.
Morfologia i wzrost w kulturze
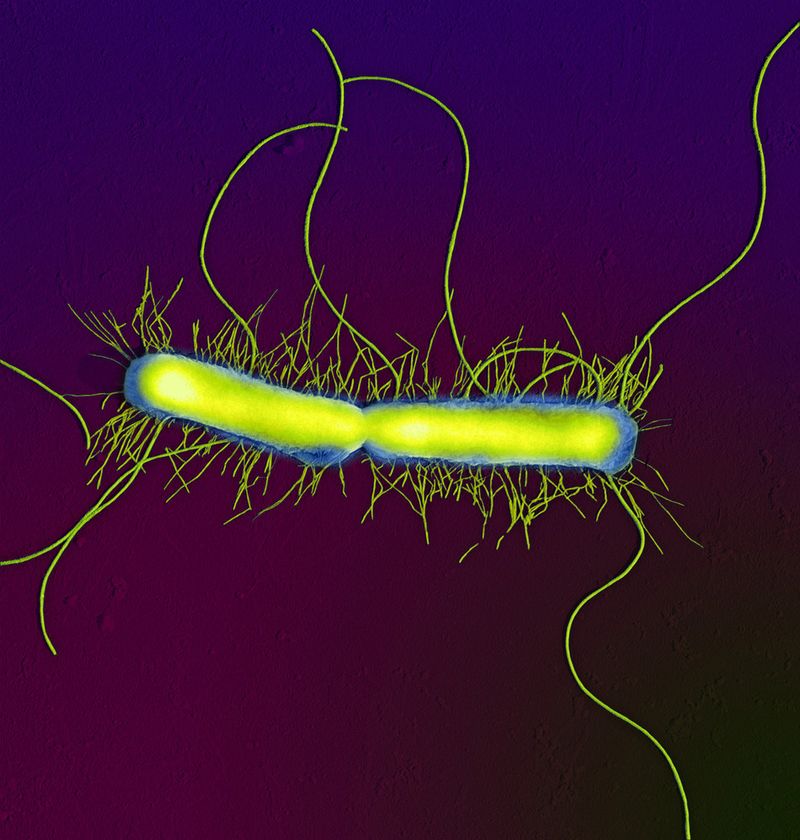
Zgodnie ze strukturą morfologiczną mikroorganizmy proteus są prostymi prętami o zaokrąglonych końcach o grubości 0, 4–0, 8 μm i długości 1–3 μm. Czasami występują formy kokosowe i nitkowate, które charakteryzują tendencję tych mikroorganizmów do polimorfizmu. Większość bakterii proteusowych jest ruchliwa dzięki peritrichi (strukturom nitkowatym pokrywającym całą powierzchnię komórki), ale są też tak zwane O-formy, pozbawione wici. Proteus nie tworzy specjalnych struktur chroniących przed niekorzystnymi warunkami środowiskowymi, które obejmują zarodniki i kapsułki.

Bakterie te nie wymagają pokarmów. Formy wici na MPA (agar mięsno-peptonowy) dają pełzający wzrost w postaci delikatnego welonu o niebieskawo-dymnym kolorze. O-forma w tej samej pożywce tworzy duże kolonie o gładkich krawędziach. W bulionie mięsnym i peptonowym (BCH) Proteus powoduje zmętnienie pożywki z tworzeniem się filmu na powierzchni.
Właściwości biochemiczne
Znaki te odzwierciedlają cechy metabolizmu rodzaju proteus i są aktywnie wykorzystywane do identyfikacji gatunków. Proteus fermentuje glukozę, tworząc kwas i niewielką ilość gazu, jest odporny na cyjanek. Bakteria nie wykorzystuje laktozy i mannitolu do metabolizmu. Charakterystyczne cechy protea obejmują wytwarzanie enzymów deaminazy ureazy i fenyloalaniny.
Skład gatunkowy
Od czasu odkrycia mikroorganizmu proteus w 1885 roku do naszych czasów, klasyfikacja gatunkowa tej bakterii uległa znacznej zmianie. Stało się tak głównie ze względu na słabe zróżnicowanie fenotypowe w obrębie rodzaju i wysoki stopień podobieństwa z przedstawicielami taksonów Morganella i Providencia. W rezultacie głęboka analiza fenotypowa w połączeniu z metodą filogenetyczną pozwoliła wyróżnić następujące typy protea:
- Proteus vulgaris to gatunek rodzaju z rodzaju Proteus (w tym przypadku vulgaris tłumaczy się z łaciny jako „zwykły”, a nie „wulgarny”).
- Proteus mirabilis - częściej niż inni przedstawiciele znajduje się u pacjentów z infekcją białka.
- Proteus penneri jest jedynym warunkowo patogennym gatunkiem protea niepodzielonym na ser.
- Proteus myxofaciens - znaleziony w żywych i martwych larwach niesparowanych jedwabników.
- Proteus gauseri - nazwany na cześć niemieckiego naukowca Gausa, był kiedyś uważany za grupę biologiczną typowej bakterii.
Wszystkie te gatunki mają te same cechy morfologiczne i można je odróżnić jedynie niektórymi cechami biochemicznymi lub sekwencją genetyczną.
Bakteria P. morganii, która wcześniej była częścią rodzaju proteus, jest teraz izolowana do niezależnego rodzaju Morganeus z typowym przedstawicielem Morganella morganii. Ten warunkowo patogenny saprofit jest zdolny do wywoływania infekcji typu białkowego. Morganella i proteus mają aktywność ureazy, co pozwala im namnażać się w ludzkim układzie moczowo-płciowym.
Cechy infekcji białkowej
Trzy z pięciu gatunków są potencjalnie patogenne dla organizmu ludzkiego: P. vulgaris, P. mirabilis i P. penneri. Intensywna reprodukcja białka w ciele (endogenna infekcja) lub duża dawka patogenu ze środowiska może prowadzić do choroby.
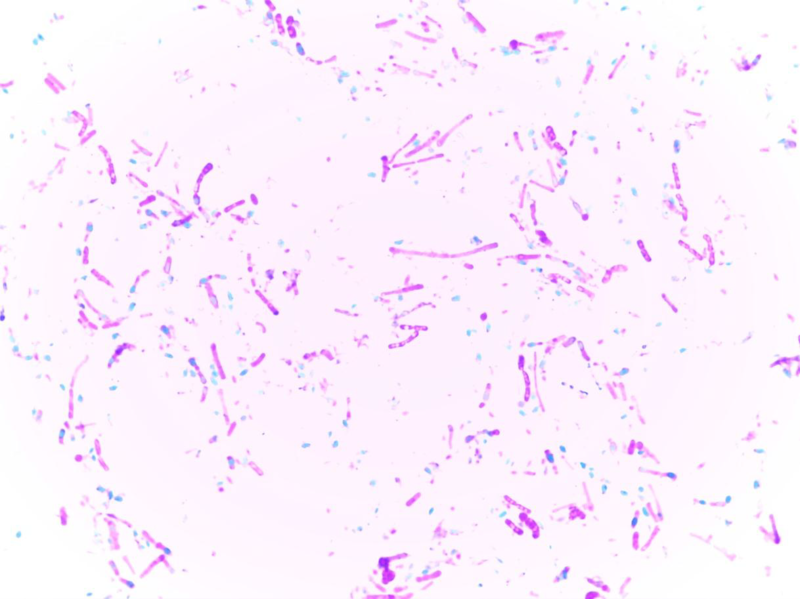
W pierwszym przypadku nadmierny wzrost bakterii występuje na tle silnego osłabienia układu odpornościowego spowodowanego innymi chorobami lub urazami. Rozwój infekcji jest również możliwy w wyniku zahamowania prawidłowej mikroflory jelitowej, która często występuje u dzieci.
Drugi rodzaj infekcji (egzogenny) charakteryzuje się głównie rozwojem infekcji pokarmowej podczas przejścia proteiny przez przewód pokarmowy. Ze środowiska zewnętrznego bakteria może dostać się do organizmu na trzy sposoby:
- Żywnościowy - najczęstsza metoda przenoszenia, charakteryzuje przenikanie patogenu do organizmu wraz z jedzeniem (najczęściej z produktami białkowymi po długim okresie trwałości);
- Woda - może wystąpić, gdy woda zostanie połknięta z akwenu zainfekowanego białkiem;
- Skontaktuj się z gospodarstwem domowym - dostanie się do przełyku brudnymi rękami po kontakcie z przedmiotami skażonymi bakteriami.
Jednak nie tylko przewód pokarmowy służy jako brama wejściowa do infekcji. Tak więc, jeśli chodzi o uszkodzone obszary ludzkiego ciała (oparzenia, rany, wrzody itp.), Proteus powoduje proces ropno-zapalny. Jest to charakterystyczne dla infekcji szpitalnej.
Obraz kliniczny chorób
Najczęściej choroby wywoływane przez Proteus spp. Postępują jako zatrucie pokarmowe. W tym przypadku objawy kliniczne są związane z wejściem do krwi endotoscyny, która jest uwalniana podczas masowej śmierci bakterii w przewodzie pokarmowym. Nasilenie objawów zależy od ilości patogenu, który dostał się do organizmu.

Proteus może powodować wiele chorób zapalnych jako wtórne zakażenie, takie jak zapalenie pęcherza moczowego, zapalenie płuc, zapalenie opłucnej, zapalenie opon mózgowych, ropienie ran i oparzeń, zapalenie kości i szpiku, posocznica itp. Objawowość tych patologicznych procesów zależy od lokalizacji patogenu i ogólnie odpowiada obrazowi wszelkie stany zapalne (dreszcze, gorączka, osłabienie, zaburzenia funkcjonowania dotkniętego narządu, ból ogniskowy itp.).
Zazwyczaj tego rodzaju infekcje proteatyczne występują w połączeniu z innymi mikroorganizmami oportunistycznymi i są trudne do leczenia. Na tle ogólnej słabości ciała Proteus może prowadzić do bardzo ciężkich postaci zapalenia aż do zgonu. Jest to możliwe w przypadku infekcji szczepami szpitalnymi, które stały się oporne na wiele antybiotyków.
Nadmierna reprodukcja naturalnej mikroflory białkowej w jelicie prowadzi do pojawienia się długotrwałych zaburzeń żołądkowo-jelitowych. Choroby takie przebiegają jak dysbakterioza, zapalenie jelit lub zapalenie żołądka i jelit i towarzyszą im charakterystyczne objawy (trawienie i stolec, ból brzucha, nudności, dudnienie, nienormalna struktura kału itp.).
Diagnostyka laboratoryjna
Główną metodą wykrywania infekcji białkowej jest bakteriologiczne, to znaczy wykorzystanie materiałów biologicznych pacjenta do posiewu na zróżnicowane podłoża diagnostyczne. W przypadku odkrycia licznych kolonii Proteus spp. diagnoza jest potwierdzona. Karmienie, wymioty, ropa, plwocina, płyn mózgowo-rdzeniowy i krew mogą służyć jako materiał do siewu.
Wykrywanie białka w ruchach jelit
Podczas siewu z kałem przeprowadzana jest kompleksowa ocena zawartości wszystkich bakterii oportunistycznych w jelicie. W tym celu obliczana jest liczba CFU (jednostek tworzących kolonię), która zwykle nie powinna przekraczać 104.

Wykrywanie dużej liczby Proteus spp. w kale dziecka lub osoby dorosłej wskazuje na dysbiozę protean. Inne mikroorganizmy mogą być również przyczyną poważnych zaburzeń mikroflory, w tym gatunki morganella morgani, które są zbliżone do białka.
Wykrywanie bakterii Morganella lub Proteus w moczu nazywa się bakteriurią i wskazuje na infekcję układu moczowo-płciowego.
Metody leczenia
W przypadku toksycznego zakażenia przenoszonego przez żywność leczenie jest niespecyficzne i ma na celu głównie wyeliminowanie objawów i detoksykację (intensywne picie, płukanie żołądka itp.).

W chorobach ropnych i zapalnych podstawą leczenia jest stosowanie leków hamujących lub zabijających białko (antybiotyki, bakteriofagi antybiałkowe). Leczenie objawowe jest również wymagane w połączeniu z działaniami mającymi na celu ogólne wzmocnienie organizmu. W przypadku przedłużającego się, powolnego procesu zapalnego, który nie reaguje dobrze na antybiotyki, stosuje się automatyczne szczepionki.
W przypadku dysbiozy wywołanej przez bakterię Proteus leczenie wraz z terapią przeciwdrobnoustrojową powinno obejmować leki przywracające prawidłową mikroflorę (probiotyki i synbiotyki).
Stosowanie antybiotyków
Głównym problemem związanym ze stosowaniem leków przeciwbakteryjnych przeciwko protea jest wysoki stopień jego odporności na antybiotyki. Najbardziej odpornym gatunkiem w tym związku jest Proteus vulgaris, jednak Proteus mirabilis najczęściej powoduje infekcje. Analiza wrażliwości tych gatunków na antybiotyki została przeprowadzona podczas ich badań biologicznych.
Należy pamiętać, że specyficzna charakterystyka podatności jest uogólniona, a konkretny szczep proteus można ocenić tylko na podstawie indywidualnego antybiotyku. Dlatego nie można przepisać środków przeciwdrobnoustrojowych bez wstępnych testów wrażliwości na antybiotyki. Nieprawidłowo wybrany lek nie tylko zabije Proteus, ale zmniejszy ilość normalnej mikroflory, co znacznie poprawi warunki rozwoju infekcji.
Zastosowanie bakteriofagów
Bakteriofagi to specyficzne wirusy bakteryjne o specyficznym spektrum gospodarza, co stanowi znaczącą przewagę nad antybiotykami, które zabijają korzystną mikroflorę wraz z patogenami. Ponadto, wchodząc do kultury Proteus, cząsteczki faga mnożą się i infekują inne komórki bakteryjne tego samego gatunku. Tak więc bakteriofag jest wysoce skutecznym żywym lekiem o selektywnym działaniu, całkowicie bezpiecznym dla zdrowia ludzkiego.

W leczeniu infekcji proteusowych bakteriofagi są najczęściej stosowane w zaburzeniach żołądkowo-jelitowych, w tym dysbiozie. Istnieje złożony preparat „Intesti” zawierający zestaw fagów przeciwko kilku przedstawicielom patogennej mikroflory jelitowej, w tym proteus.
Możesz także użyć bakteriofaga czystego protean lub koliproteinowego. Leki te są skuteczne w lokalnych procesach zapalnych.