- Rak płaskonabłonkowy
- Rak Rak
- Metody leczenia
- Możliwe komplikacje
- Cechy choroby
- Czynniki ryzyka
- Środki zapobiegawcze
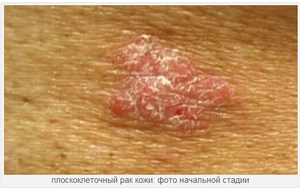 Rak płaskonabłonkowy jest nowotworem złośliwym powstającym z nabłonka skóry i błon śluzowych, a to jest różnica w stosunku do gruczolakoraka, którego rozwój następuje na podstawie nabłonka gruczołowego gruczołu krokowego, gruczołów sutkowych i oskrzeli. Rak płaskonabłonkowy jest drugim najczęstszym rakiem skóry po raku podstawnokomórkowym (rak podstawnokomórkowy skóry).
Rak płaskonabłonkowy jest nowotworem złośliwym powstającym z nabłonka skóry i błon śluzowych, a to jest różnica w stosunku do gruczolakoraka, którego rozwój następuje na podstawie nabłonka gruczołowego gruczołu krokowego, gruczołów sutkowych i oskrzeli. Rak płaskonabłonkowy jest drugim najczęstszym rakiem skóry po raku podstawnokomórkowym (rak podstawnokomórkowy skóry).
Rak płaskonabłonkowy
Mężczyźni cierpią na tę chorobę bardziej niż kobiety. Średni wiek pacjentów wynosi 70 lat, ale występuje tendencja do chorób w młodszym wieku.
Rak płaskonabłonkowy, zwany nabłonkiem spinokomórkowym, zwykle rozwija się w wyniku rogowacenia słonecznego i pojawia się w obszarach skóry narażonych na duże promieniowanie UV (światło słoneczne, solarium).
Wygląda jak dobry namacalny węzeł ze skalą lub skórką na górze, który może krwawić. W późnym stadium guzy wtórne rzadko mogą się tworzyć. Najważniejszą opcją leczenia jest całkowite chirurgiczne usunięcie guza.
Rak Rak
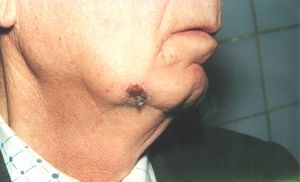 Czynniki wyzwalające obejmują genetyczne predyspozycje do światłoczułej skóry, aw szczególności częstą ekspozycję na słońce przez wiele lat.
Czynniki wyzwalające obejmują genetyczne predyspozycje do światłoczułej skóry, aw szczególności częstą ekspozycję na słońce przez wiele lat.
W przeciwieństwie do raka podstawnokomórkowego, wzrost guza raka płaskonabłonkowego zwykle rozpoczyna się na podstawie wcześniej istniejących zmian skórnych zwanych zmianami przedrakowymi.
Zdecydowanie najważniejszą zmianą przedrakową jest rogowacenie słoneczne. Inną wczesną postacią jest choroba Bowena (pojedynczy lub wielokrotny nowotwór skóry).
Istnieje jednak wiele innych zmian przedrakowych, z których rak płaskonabłonkowy rozwija się przy różnych częstotliwościach. Przykłady obejmują przewlekłe uszkodzenie skóry, blizny po oparzeniu i przedłużone zapalne choroby skóry, takie jak gruźlica skóry.
Pacjenci, u których odpowiedź immunologiczna jest zmniejszona z powodu leków (immunosupresja), osoby zakażone wirusem HIV i osoby z niektórymi chorobami dziedzicznymi są również narażone na rozwój raka płaskonabłonkowego.
Podobnie jak rak podstawnokomórkowy, rak płaskonabłonkowy rozwija się zwykle powoli przez kilka miesięcy i lat, a także atakuje lub niszczy głębokie struktury tkanek .
Objawy i znaki
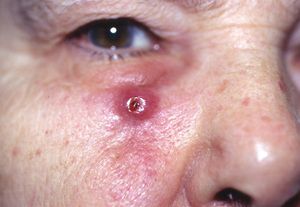 W większości przypadków tworzą się wyczuwalne węzły, w których na górnej stronie znajduje się ciągła łuszcząca się warstwa lub skorupa. Ta warstwa lub skorupa mogą pęknąć, tworząc owrzodzenie i krwawienie. Ból jest niewielki lub całkowicie nieobecny.
W większości przypadków tworzą się wyczuwalne węzły, w których na górnej stronie znajduje się ciągła łuszcząca się warstwa lub skorupa. Ta warstwa lub skorupa mogą pęknąć, tworząc owrzodzenie i krwawienie. Ból jest niewielki lub całkowicie nieobecny.
Podobnie jak jego poprzednik, rogowacenie słoneczne, ten rodzaj raka tworzy się na tak zwanych obszarach słonecznych ciała: są to obszary szczególnie podatne na promieniowanie UV w słońcu. Należą do nich przedramię i plecy, ramiona, twarz i dolna warga . U mężczyzn łysiny są również obszarami, w których mogą pojawić się nowotwory. Rzadko pojawiają się w jamie ustnej, języku i narządach płciowych.
Diagnoza choroby
Dermatolodzy mogą łatwo rozpoznać tę chorobę poprzez kontrolę wzrokową. Dermatoskopia (mikroskopia świetlna) służy jako dodatkowa metoda diagnostyczna i znacznie ułatwia odróżnienie od innych guzów skóry.
Ostateczna diagnoza wymaga biopsji skóry, a następnie badania histologicznego. W przypadku większych zmian oraz w niektórych miejscach, takich jak ucho, konieczne jest również badanie ultrasonograficzne węzłów chłonnych.
Metody leczenia
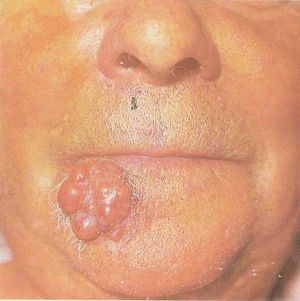 Im wcześniej rak zostanie wykryty, tym większe prawdopodobieństwo jego wyleczenia. Standardowa terapia polega na całkowitym chirurgicznym usunięciu guza. W przypadku raka o bardzo wysokim ryzyku guzów wtórnych (przerzutów) może być wymagana profilaktyczna operacja sąsiednich węzłów chłonnych.
Im wcześniej rak zostanie wykryty, tym większe prawdopodobieństwo jego wyleczenia. Standardowa terapia polega na całkowitym chirurgicznym usunięciu guza. W przypadku raka o bardzo wysokim ryzyku guzów wtórnych (przerzutów) może być wymagana profilaktyczna operacja sąsiednich węzłów chłonnych.
Jeśli operacja nie jest medycznie możliwa, istnieje wiele alternatywnych metod leczenia. Obejmują one powierzchowne środki niszczące, takie jak krioterapia, terapia fotodynamiczna, lokalna chemioterapia, lokalna immunoterapia oraz bezpośredni atak na komórki rakowe za pomocą radioterapii.
Późne stadia nowotworów można leczyć oprócz operacji chemioterapią ogólnoustrojową i innymi lekami. Rak skóry zwykle dobrze reaguje na chemioterapię, ale ma skłonność do nawrotów, często hamując gojenie.
Raki zwykle tworzą pod skórą włókna nowotworowe, które nie są widoczne z zewnątrz. Dlatego wykonywane są operacje kontrolowane mikroskopowo.
Jeśli chirurdzy sugerują, że może to dotyczyć węzłów chłonnych, są one również usuwane.
Metody leczenia:
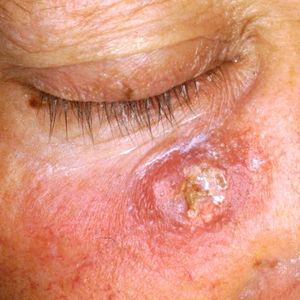 usunięcie chirurgiczne z badaniem histologicznym;
usunięcie chirurgiczne z badaniem histologicznym;- łyżeczkowanie (usuwanie / oczyszczanie dotkniętej tkanki skóry);
- fulguracja (przez kauteryzację plazmą, bez bezpośredniego kontaktu ze skórą);
- krioterapia;
- radioterapia;
- chirurgia laserowa;
- terapia fotodynamiczna;
- lokalna chemioterapia.
Prognozowanie przebiegu choroby zależy od wielu objawów, takich jak lokalizacja i rozmiar guza, obecność terapii immunosupresyjnej, a w szczególności liczne parametry histologiczne - głębokość penetracji i stopień zróżnicowania guza. Konieczne są regularne badania lekarskie.
Około połowa pacjentów z guzami nawraca w ciągu najbliższych pięciu lat. Kolejne badania są przeprowadzane początkowo co trzy miesiące, a następnie co sześć miesięcy i są przedłużane na pięć lat. Dalsze badania zależą od procesu indywidualnego leczenia i gojenia.
Same w sobie nieszkodliwe zmiany skórne, takie jak rogowacenie słoneczne, bez leczenia mogą przekształcić się w złośliwe raki płaskonabłonkowe. Jeśli mają mniej niż jeden centymetr, lekarze oczekują pełnego wyzdrowienia. Przy średnicy mniejszej niż dwa centymetry czasami powstają guzy wtórne (przerzuty). Nieleczony rak płaskonabłonkowy może prowadzić do śmierci.
Możliwe komplikacje
W zaawansowanym stadium raki mogą się rozprzestrzeniać, czyli rozprzestrzeniać komórki rakowe przez naczynia limfatyczne i krew. Około pięciu na 100 pacjentów z rakiem płaskonabłonkowym ma guzy wtórne w najbliższych węzłach chłonnych, rzadziej tworzą przerzuty w odległych narządach, takich jak płuca.
Cechy choroby
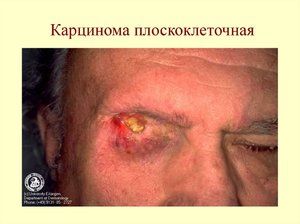 Rak płaskonabłonkowy ucha lub warg szybciej wnika w głębsze warstwy skóry, a także w chrząstkę i mięśnie. W związku z tym wiążą się z większym ryzykiem wystąpienia nowotworów wtórnych.
Rak płaskonabłonkowy ucha lub warg szybciej wnika w głębsze warstwy skóry, a także w chrząstkę i mięśnie. W związku z tym wiążą się z większym ryzykiem wystąpienia nowotworów wtórnych.
Raki komórek laminarnych zwykle powstają z rogowacenia słonecznego. Te zmiany skórne są powodowane przez intensywne światło słoneczne, które wpływa na skórę przez długi czas. Z reguły górna warstwa samej skóry może się zregenerować. Jeśli jednak ekspozycja na promieniowanie ultrafioletowe jest zbyt duża, skóra może nie poradzić sobie z tym problemem. Patologiczne komórki skóry mnożą się, aż dojdzie do rogowacenia słonecznego, a następnie raka płaskonabłonkowego.
Czynniki ryzyka
Oprócz rogowacenia słonecznego istnieją inne czynniki ryzyka chorób kręgosłupa: osoba, która wcześniej jakoś wchodziła w interakcje z toksynami, takimi jak smoła, arsen lub sadza, jest szczególnie narażona na raka płaskonabłonkowego. Nieprawidłowości kręgosłupa występują również znacznie częściej, gdy układ odpornościowy jest osłabiony przez leki, na przykład po przeszczepie narządu lub chorobach (takich jak zakażenie wirusem HIV lub rak). Czynniki ryzyka:
- rogowacenie słoneczne;
- uszkodzona skóra, taka jak blizny po radioterapii;
- jasny typ skóry (rudawe lub jasne włosy i jasne oczy);
- leki, które mają depresyjny wpływ na układ odpornościowy;
- osłabiony układ odpornościowy z powodu przeszczepu narządu lub zakażenia HIV;
- kontakt z arszenikiem z powodu wcześniejszego leczenia łuszczycy.
Środki zapobiegawcze
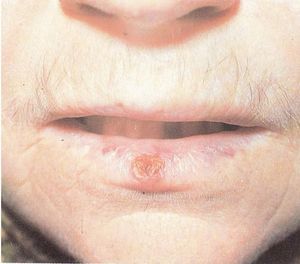 Podobnie jak w przypadku wszystkich nowotworów skóry, wczesna diagnoza i terapia są niezbędne do powrotu do zdrowia. Jeśli podczas operacji nie zostaną znalezione przerzuty obecne w sąsiednich węzłach chłonnych lub innych narządach, istnieje szansa na wyzdrowienie. Jeśli guzy są mniejsze niż jeden centymetr, szanse na wyleczenie wynoszą prawie 100 procent. W przypadku genomu kręgosłupa w okolicy narządów płciowych lub jamy ustnej rokowanie jest gorsze: bez leczenia rak może prowadzić do śmierci.
Podobnie jak w przypadku wszystkich nowotworów skóry, wczesna diagnoza i terapia są niezbędne do powrotu do zdrowia. Jeśli podczas operacji nie zostaną znalezione przerzuty obecne w sąsiednich węzłach chłonnych lub innych narządach, istnieje szansa na wyzdrowienie. Jeśli guzy są mniejsze niż jeden centymetr, szanse na wyleczenie wynoszą prawie 100 procent. W przypadku genomu kręgosłupa w okolicy narządów płciowych lub jamy ustnej rokowanie jest gorsze: bez leczenia rak może prowadzić do śmierci.
Nadmierne promieniowanie UV na skórę jest uważane za jeden z głównych czynników ryzyka nie tylko dla rdzenia kręgowego, ale także dla innych rodzajów raka skóry, takich jak rak podstawnokomórkowy lub rak czarnej skóry.
Dla mężczyzn o blond włosach zdecydowanie zaleca się noszenie czapek. Dzieci nie powinny być narażone na bezpośrednie działanie promieni słonecznych. Należy zwrócić większą uwagę na filtry przeciwsłoneczne.
Specjalne środki ostrożności:
- unikaj południowego słońca (od 11:00 do 15:00);
- Nie odwiedzaj solarium;
- szukaj cienia na zewnątrz przy dobrej pogodzie, używaj ochrony przeciwsłonecznej i kapelusza z szerokim rondem;
- Test na raka skóry co dwa lata.
Kobiety powinny regularnie przechodzić badania ginekologiczne, ponieważ często mają raka płaskonabłonkowego - histologicznego typu raka szyjki macicy, który atakuje nabłonek płaskonabłonkowy (wielowarstwowy nabłonek płaskonabłonkowy pokrywający pochwową część szyjki macicy).