- Opis choroby
- Przyczyny dystroficznych zmian w chrząstce
- Objawy choroby
- Rodzaje i stopnie uszkodzenia
- Diagnoza
- Leczenie patologii
 Anatomiczne uszkodzenie łąkotki spowodowane poprzednimi chorobami, urazami lub niewłaściwą strukturą stawów nazywane są zmianami zwyrodnieniowymi. Taka patologia jest częściej wykrywana u mężczyzn po 40 roku życia. Wyjaśnia to fakt, że ludzie są narażeni na wielki wysiłek fizyczny przez całe życie. Prowadzi to do regularnego występowania mikrourazu kolana. Te ostatnie powodują zmiany zwyrodnieniowe w stawie kolanowym.
Anatomiczne uszkodzenie łąkotki spowodowane poprzednimi chorobami, urazami lub niewłaściwą strukturą stawów nazywane są zmianami zwyrodnieniowymi. Taka patologia jest częściej wykrywana u mężczyzn po 40 roku życia. Wyjaśnia to fakt, że ludzie są narażeni na wielki wysiłek fizyczny przez całe życie. Prowadzi to do regularnego występowania mikrourazu kolana. Te ostatnie powodują zmiany zwyrodnieniowe w stawie kolanowym.
Opis choroby
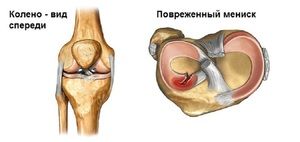
Stawy kolanowe odpowiadają za ruchliwość kończyn dolnych. Znajdujące się w nich chrząstki stawowe łagodzą obciążenia pionowe stawu i zwiększają jego mobilność.
Chrząstka jest prezentowana na kolanach przez menisci. Zmniejszają tarcie powierzchni stawowych, ograniczają ruchliwość, nie pozwalając elementom stawu wyjść poza granice fizjologiczne.
Wszelkie uszkodzenia łąkotek otrzymane w trakcie życia ludzkiego mogą ostatecznie doprowadzić do rozwoju zmian zwyrodnieniowych.
Istnieją następujące rodzaje zmian:
- Oddzielenie menisku w punktach przyłączenia.
- Uszkodzenie ciała chrząstki, pęknięcie rogu.
- Nadmierna ruchliwość łąkotki z uszkodzonymi więzadłami.
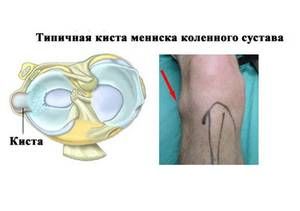
- Pojawienie się torbieli zawierających płyn wewnątrz chrząstki.
- Meniskopatia.
Chrząstkowa płytka znajdująca się na zewnątrz stawu kolanowego jest znacznie bardziej mobilna niż łąkotka boczna. To tłumaczy fakt, że zmiany zwyrodnieniowe dotykają ją znacznie rzadziej.
Przyśrodkowa łąkotka jest przymocowana w kolanie przez więzadła boczne. Z powodu ciasnego utrwalenia najczęściej wykrywa się zwyrodnieniowe uszkodzenie łąkotki przyśrodkowej.
Przyczyny dystroficznych zmian w chrząstce
Największe ryzyko wystąpienia dystroficznych zmian chrząstki w kolanie występuje u osób zawodowo uprawiających sport i taniec. Ten problem występuje również w przypadku przeprowadzek.
Patologia najczęściej rozwija się z powodu urazów, ale może również pojawić się z następujących powodów:
 Wiekowe zużycie wszystkich elementów stawu.
Wiekowe zużycie wszystkich elementów stawu.- Otyłość wszystkich stopni.
- Choroby współistniejące Należą do nich reumatoidalne zapalenie stawów, choroba zwyrodnieniowa stawów i reumatyzm.
- Choroby zakaźne wpływające na struktury kości i chrząstki. To jest bruceloza i gruźlica.
- Patologia tkanki łącznej.
- Zakażenia układu krążenia.
- Nadmierne ćwiczenia.
- Płaskie stopy
- Naruszenie procesów metabolicznych.
- Wrodzone wady rozwojowe powierzchni stawowych i więzadeł.
Według lekarzy każdy niezręczny ruch może powodować dystroficzne zmiany w menisku. Najmniejsza łza więzadeł wpływa na utrwalenie chrząstki. Z tego powodu względne położenie powierzchni złącza zmienia się, a obciążenie struktur złącza jest rozkładane. Wszystko to ostatecznie powoduje zwyrodnienie łąkotki śluzowej.
Objawy choroby
Ta choroba rozwija się stopniowo. W miarę rozwoju objawy stają się wyraźniejsze, a ich zatrzymanie jest trudniejsze.
Kiedy menisk degeneruje się, najpierw pojawiają się następujące objawy:
- Crunch w stawie podczas zgięcia.
- Zmęczenie w kolanie.
- Wrażenia bólowe z obciążeniem nogi i po nich.
Na tym etapie pacjent powinien przyjść do lekarzy po pomoc. Ale zdarza się to bardzo rzadko. Większość ludzi ignoruje nieprzyjemne objawy, ponieważ są krótkotrwałe.
Jeśli pacjent nie zostanie poddany leczeniu, to z powodu wystąpienia zmian strukturalnych w stawach objawy nasilają się:
- Występuje zaczerwienienie skóry i obrzęk w stawie.
- Ruchliwość kończyny w uszkodzonym kolanie jest znacznie zmniejszona.
- Od czasu do czasu połączenie jest blokowane.
- Wraz z rozwojem meniscopatii staw staje się nadmiernie ruchomy.
Jeśli chodzi o ból, są one obecne na każdym etapie rozwoju choroby. Na początku ból jest ledwo zauważalny, ale wraz z postępem patologii i wzrostem zmian strukturalnych łąkotki intensywność zespołu bólowego znacznie wzrasta.
Ból może dręczyć pacjenta, gdy jest on w spoczynku lub w ruchu. Co więcej, w niektórych przypadkach ból występuje tylko wtedy, gdy pewne czynności są wykonywane, na przykład podczas wchodzenia po schodach.
Nasilenie objawów zależy również od charakteru uszkodzenia. Jest to najbardziej wyraźne w przypadku zwyrodnieniowych pęknięć łąkotki.
Rodzaje i stopnie uszkodzenia
 Współczesna medycyna wyróżnia 2 stopnie patologii.
Współczesna medycyna wyróżnia 2 stopnie patologii.
Pierwszy stopień zmian zwyrodnieniowych łąkotki przyśrodkowej. Staw kolanowy jest lekko ranny. W miejscu urazu pojawia się obrzęk i zaczerwienienie. Przerywany ból może wystąpić w ciągu kilku dni. Jednak wszelkie objawy ustępują w ciągu kilku tygodni.
Drugi stopień uszkodzeń charakteryzuje się całkowitym oddzieleniem jednego z rogów łąkotki. W takim przypadku pacjent odczuwa bardzo silny ból. Mobilność stawów jest bardzo ograniczona. W niektórych przypadkach dochodzi do całkowitej blokady kolana.
Oddzielenie klaksonu
Jest to bardzo poważne uszkodzenie. Rozwija się na tle takich zmian zwyrodnieniowych w tylnym rogu wewnętrznego łąkotki, takich jak:
- Zmiękczenie tkanki chrzęstnej na tle dowolnej choroby stawu kolanowego.
- Pojawienie się w menisku cyst zawierających płyn zapalny.
- Urazy więzadeł z częściowym oddzieleniem powięzi.
Transformacje dystroficzne zachodzące w rogu łąkotki mogą spowodować obrażenia w dowolnym momencie. Po ostrym przesunięciu łąkotki przerzedzona tkanka rogu nie wytrzyma, a chrząstka rozerwie się. Jednocześnie jego fragmenty wpadają do jamy stawowej, gdzie migrują przy każdym ruchu, powodując ostry ból. Kawałki rozdartego tyłu najczęściej powodują całkowite zablokowanie kolana.
Pęknięcie rogu może być podłużne i ukośne:
- Wzdłużne nazywa się całkowitą separacją. To z nim powstają fragmenty tkanki chrzęstnej, które blokują staw.
- Niepełne oddzielenie nazywa się ukośnym. Z reguły przechodzi wzdłuż linii połączenia ciała łąkotki przyśrodkowej z rogiem. Urazowi towarzyszy pęknięcie i silny ból. Ale jego intensywność jest mniejsza niż przy separacji wzdłużnej.
Uszkodzenie tylnego menisku można łączyć. W takim przypadku zmiany zwyrodnieniowe obejmują wszystkie powierzchnie i płaszczyzny złącza.
Łza przedniego rogu
Mechanizm uszkodzenia przedniego rogu różni się od urazu do tylnego rogu. Chodzi o kierunek ruchu prowadzący do przerwy. Ma przeciwny kierunek.
Łza przedniego rogu zwykle wykrywa się w dzieciństwie. Co więcej, taki uraz rzadko powoduje zablokowanie stawu kolanowego.
Przy łzie bocznego rogu pojawiają się następujące objawy:
- Pacjent odczuwa ból w okolicy więzadła strzałkowego.
- Rozwija się zapalenie błony maziowej.
- Ton mięśni przedniego uda zmniejsza się.
- Ruchliwość kolana jest ograniczona. Jeśli spróbujesz zgiąć kolano siłą, pojawi się syndrom jasnego bólu.
Symptomatologia urazu jest mniej wyraźna niż w przypadku oddzielenia przedniego rogu. Pacjent może samodzielnie przywrócić ruchomość kończyny. Ból jest niespójny. Z tego powodu bardzo trudno jest natychmiast zidentyfikować charakter szkody.
W przypadku silnego rozdarcia rogu bocznego może wystąpić krwotok w jamie stawowej. Z reguły prowadzi to do całkowitego zerwania chrząstki z utworzeniem fragmentu, uniemożliwiając ruchy w stawie.
Diagnoza
W przypadku ciężkich obrażeń lekarze nie wymagają użycia specjalnych narzędzi, aby dokonać dokładnej diagnozy w 90% przypadków. Wystarczy zapoznać się z objawami i zobaczyć utrwalenie stawu kolanowego w charakterystycznej pozycji.
Lekarze stosują instrumentalne metody badawcze w przypadkach, w których nawilżone objawy nie pozwalają określić charakteru zmian dystroficznych w stawie.
Najczęściej uciekają się do następujących rodzajów badań:
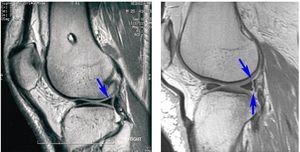
 MRI Jest to najważniejsza metoda diagnostyczna do określenia stopnia uszkodzenia.
MRI Jest to najważniejsza metoda diagnostyczna do określenia stopnia uszkodzenia.- Roentgenografia. Zdjęcia są wykonywane w projekcji bezpośredniej i bocznej. Jest to szorstka diagnoza, dlatego służy do wstępnej diagnozy w centrach urazowych.
- USG Służy do identyfikacji ognisk zapalnych i pustych formacji zawierających płyn.
- Tomografia komputerowa Dobra metoda wykrywania zmian w tkankach na dowolnej głębokości. Jednak jego rozdzielczość nie wystarcza do zastosowania w klasyfikacji Stollera.
- Artroskopia Inwazyjna metoda, która pozwala zajrzeć do stawu kolanowego.
Aby ułatwić diagnozę MRI, lekarze stosują klasyfikację obrażeń łąkotki Stollera. Ta klasyfikacja została nazwana na cześć dewelopera Davida Stollera.
Główną klasyfikacją według Stollera są kryteria ciężkości i stopnia uszkodzenia tkanki łąkotki. Lekarz ujawnia stopień zwyrodnienia chrząstki na podstawie rozpowszechnienia sygnału, zmiany jego intensywności i lokalizacji zmian.
Według tej klasyfikacji występują 4 stopnie uszkodzenia:
- Zero stopni. Podczas badania lekarz nie widzi żadnych zmian w chrząstce. Tkaniny są w dobrym stanie.
- Pierwszy stopień. Rezonans magnetyczny ujawnia sygnał o zwiększonej intensywności, ale jego skupienie nie styka się z powierzchnią chrząstki.
- Drugi stopień Podczas badania wykrywany jest silny sygnał liniowy. Nadal nie dotyka powierzchni łąkotki, co oznacza utrzymanie jej anatomicznej struktury. Nie ma całkowitego pęknięcia tkanki, ale jej integralność jest zerwana.
- Trzeci stopień Siła sygnału jest znacznie zwiększona. Dociera do powierzchni łąkotki. Oznacza to, że struktura tkanki chrzęstnej jest zepsuta. Możliwe jest całkowite rozdzielenie menisku za pomocą przesunięcia.
Klasyfikacja Stollera ma zastosowanie tylko w przypadku obrazowania metodą rezonansu magnetycznego. Upraszcza opracowywanie taktyk leczenia.
Leczenie patologii
 W zależności od stopnia uszkodzenia chrząstki w kolanie lekarze zalecają leczenie zachowawcze lub chirurgiczne.
W zależności od stopnia uszkodzenia chrząstki w kolanie lekarze zalecają leczenie zachowawcze lub chirurgiczne.
We wczesnych stadiach lekarze mogą naprawić staw za pomocą szyny lub specjalnego aparatu ortopedycznego. Takie działania mogą zmniejszyć obciążenie kolana.
W przypadku zapalenia błony maziowej nadmiar płynu jest usuwany ze stawu przez nakłucie. Następnie jamę stawową myje się specjalnymi środkami.
Przy niewielkim zwyrodnieniu chrząstki pacjentowi przepisuje się następujące grupy leków:
- Niesteroidowy lek przeciwzapalny o właściwościach przeciwbólowych. Są to diklofenak, ibuprofen itp.
- Leki steroidowe. Są przepisywane na reumatyzm. Dają bardzo szybki efekt. Leki w tej grupie obejmują: hydrokortyzon, Diprospan.
- Chondroprotektory. Są potrzebne do przywrócenia chrząstki.
Leki są uzupełniane procedurami fizjoterapeutycznymi. Mówimy o elektroforezie, terapii ultradźwiękowej i zastosowaniach z parafiną.
W przypadku poważnego uszkodzenia łąkotki konieczne jest leczenie chirurgiczne. Aby przywrócić funkcje stawów, lekarze mogą zszyć uszkodzony obszar płytki chrzęstnej, usunąć fragmenty rogu i całkowicie zastąpić uszkodzony łąkotek sztucznym.