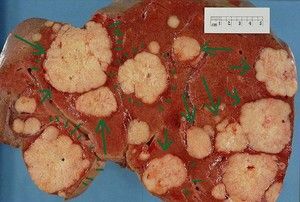
 Wątroba jest znacznie bardziej prawdopodobne niż inne narządy, które zostaną zaatakowane przez rakowe komórki przerzutowe, które poruszają się przez szlak krwiotwórczy. Powikłaniom w postaci przerzutów w wątrobie towarzyszą różne formy nowotworów złośliwych, jednak guzy płuc, gruczołów sutkowych, trzustki i przewodu pokarmowego coraz częściej stają się ich źródłem.
Wątroba jest znacznie bardziej prawdopodobne niż inne narządy, które zostaną zaatakowane przez rakowe komórki przerzutowe, które poruszają się przez szlak krwiotwórczy. Powikłaniom w postaci przerzutów w wątrobie towarzyszą różne formy nowotworów złośliwych, jednak guzy płuc, gruczołów sutkowych, trzustki i przewodu pokarmowego coraz częściej stają się ich źródłem.
Prognozy i powody
W przypadku nowotworów z przerzutami normalne komórki miąższu są zastępowane komórkami patologicznymi. W tym przypadku ogniska są formacjami pojedynczej lub wielokrotnej wnęki zawierającymi płyn lub inną zawartość lub przerośniętą patologiczną tkankę o charakterze nowotworu. Nie można dokładnie przewidzieć czasu pojawienia się przerzutów w narządzie. Jednak tworzenie takich ognisk wskazuje na pogorszenie procesu nowotworowego. Tak więc przerzuty krwiotwórcze automatycznie klasyfikują chorobę do 4 etapu.
W przypadku pacjentów z przerzutami do wątroby rokowanie dotyczące oczekiwanej długości życia wynosi około 1, 5 roku. Jednak czas trwania tego okresu zależy od wielkości i liczby przerzutów, rodzaju i czasu rozpoczęcia terapii, kompletności operacji, to znaczy od zdolności do usunięcia wszystkich formacji przerzutowych i tak dalej.
Powody pojawienia się
Z powodu silnego przepływu krwi wątroba często staje się celem przerzutów . Ponadto podstawowym źródłem komórek rakowych mogą być nowotwory trzustki i gruczołów sutkowych, przełyk, płuca i jelito grube. Rzadziej przyczyną może być rak prostaty, jajnika, dróg żółciowych lub czerniaka. U pacjentów z marskością wątroby przerzuty do wątroby (MTS) występują bardzo rzadko, co wiąże się z dezorganizacją przepływu krwi i dlatego staje się przeszkodą dla komórek z przerzutami.
Wraz z „kolonizacją” komórek rakowych w wątrobie upośledzone są funkcje narządów, co pociąga za sobą inne zmiany patologiczne w organizmie.
Obraz kliniczny
Objawy uszkodzenia wątroby z przerzutami są niespecyficzne i mogą przypominać inne patologie. Obecność podobnego problemu można jednak rozpoznać na podstawie kombinacji następujących objawów:
- ostra, aż do kacheksji (wyczerpania) utrata masy ciała;
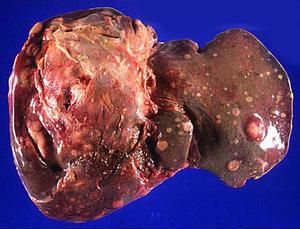 hepatomegalia (ciało zaczyna „rosnąć”);
hepatomegalia (ciało zaczyna „rosnąć”);- uczucie ciężkości i tępy ból w okolicy prawego podżebrza;
- żółtawy odcień twardówki i skóry, odbarwiony kał, swędzenie skóry i inne objawy cholestazy;
- wzdęcia;
- hipertermia (gorączka);
- przyspieszenie akcji serca;
- słabość
- wodobrzusze;
- szybkie zmęczenie;
- pojawienie się na ścianie brzucha rozszerzonych podskórnie żył;
- krwawienie z żyły przełyku.
Rezultatem powiększenia wątroby jest ucisk dolnej żyły głównej lub żyły wrotnej, która objawia się bólem. Ponadto w niektórych przypadkach ból może być maskowany przez inne choroby. Na przykład, jeśli ognisko znajduje się pod przeponą (jego kopułą), pacjent będzie odczuwał ból podczas oddychania, co jest oznaką zapalenia opłucnej i będzie wyglądać jak zapalenie opłucnej.
Rak sigmoidalny
Pierwszymi objawami tej dolegliwości stają się wtrącenia patologiczne odnotowane przez pacjenta: śluz, ropa lub krwawe żyły. Najbardziej „ulubionymi” celami przerzutów tego guza są kręgosłup, wątroba i płuca.
Kiełkowaniu raka w narządach otaczających jelita towarzyszy ból. Wraz z rozwojem procesu zmienia się symptomatologia: biegunka ustępuje ciągłym zaparciom, co ostatecznie prowadzi do niedrożności. Jednocześnie zaczynają pojawiać się objawy nasilającego się zatrucia rakowego: hipertermia, osłabienie, utrata masy ciała.
Przerzuty czerniaka
 Podczas wizualizacji histologicznej przerzuty czerniaka mają postać czarnych skupisk (melaniny) w miąższu wątroby. Obecność takich wzrostów w wątrobie obfituje w zmiany nie tylko w funkcjonalnej aktywności narządu, ale także w ciele jako całości.
Podczas wizualizacji histologicznej przerzuty czerniaka mają postać czarnych skupisk (melaniny) w miąższu wątroby. Obecność takich wzrostów w wątrobie obfituje w zmiany nie tylko w funkcjonalnej aktywności narządu, ale także w ciele jako całości.
Wątroba z przerzutami staje się wyboista i powiększa się. Pacjenci odczuwają wodobrzusze, nudności, żółtaczkę, ból po prawej stronie pod żebrami, powiększenie śledziony, krwawienia z nosa, zmniejszenie masy ciała i apetytu oraz zmiany biochemiczne krwi.
Guz piersi
Rak gruczołu sutkowego jest jednym z najczęstszych źródeł przerzutów do wątroby, chociaż może to dotyczyć innych narządów (takich jak kości i płuca). Powikłanie może pozostać w stanie „uśpionym” i być obecne w ciele nawet po wyeliminowaniu „matczynego” nowotworu.
Przerzuty postępują dość szybko, jednak nie towarzyszą im określone znaki. Dopiero z czasem symptomatologia zyskuje „klasyczne” cechy: wzrost wątroby, ból w okolicy nadbrzusza, hipertermię, zmniejszenie apetytu i masy ciała.
Weryfikacja diagnostyczna
W celu terminowej identyfikacji zmian przerzutowych pacjenci z potwierdzonym rozpoznaniem raka piersi, jelit, żołądka i płuc są regularnie badani w wątrobie i innych narządach, najczęściej przechodzących zmiany przerzutowe.
Wykryty w odpowiednim czasie proces wtórnego guza zwiększa przeżycie i upraszcza leczenie, ponieważ wada nowotworowa o niewielkich rozmiarach jest znacznie łatwiejsza do wyeliminowania, bez zakłócania czynności narządu.
Jako diagnozę proponuje się następujące działania:
- biochemia krwi (wykrywanie podwyższonych stężeń fosfatazy alkalicznej, bilirubiny, transaminaz);
- immunohistochemia (wykrywanie markerów nowotworowych: alfa-fetoproteiny, hCG, antygenu specyficznego dla prostaty, w celu określenia lokalizacji guza pierwotnego);
- USG (określenie interakcji guza przerzutowego z dużymi naczyniami i jego wielkości);
- MRI, CT (dodatkowe informacje o lokalizacji przerzutów niezbędnych do skutecznego leczenia chirurgicznego);
- angiografia (obecność i przebieg sieci naczyniowej nowotworu, a także jej interakcja z pniami naczyniowymi);
- biopsja (określenie cech komórkowych formacji).
Po dokładnej diagnozie rozpoczynają leczenie choroby.
Środki terapeutyczne
Konieczne jest kompleksowe leczenie przerzutów w wątrobie. Główna metoda eliminacji zmiany przerzutowej zależy od kilku czynników: stopnia kiełkowania, wielkości i tak dalej. W niektórych przypadkach resekcja może znacznie przedłużyć życie pacjenta, ale współczesna medycyna oferuje nie mniej skuteczne, ale mniej traumatyczne metody.
Resekcja węzła
 Wśród pacjentów występuje około 5-12% przypadków przerzutów do wątroby, których leczenie można przeprowadzić poprzez wycięcie miejsc uszkodzonych przez węzły.
Wśród pacjentów występuje około 5-12% przypadków przerzutów do wątroby, których leczenie można przeprowadzić poprzez wycięcie miejsc uszkodzonych przez węzły.
Taka interwencja jest uzasadniona w przypadkach, w których przerzuty w tkance wątroby są niewielkie (do 4).
Z reguły podczas interwencji wykonuje się lobektomię lub segmentektomię .
Według statystyk po takich operacjach nawroty guzów przerzutowych występują u 44% pacjentów. Jednocześnie prawdopodobieństwo powtórzenia przerzutów jest znacznie wyższe u pacjentów z guzami zlokalizowanymi zarówno w płatach wątroby, jak i w przypadkach, gdy podczas resekcji nie ma możliwości wgniecenia od uszkodzonej tkanki na wymaganą odległość.
Efekt chemioterapeutyczny
Chemioterapia skutecznie zatrzymuje wzrost guza u 20% pacjentów, a 50% pacjentów zgłasza znaczną poprawę ich stanu.
Przerzuty do wątroby z reguły otrzymują krew z dużych naczyń (zwykle z tętnicy wątrobowej). Dlatego cytostatyki (leki przeciwnowotworowe) są głównie wstrzykiwane specjalnym cewnikiem bezpośrednio do formacji.
Najczęściej stosowanym lekiem cytostatycznym stosowanym w procesach przerzutowych w wątrobie jest floksurydyna. Jest podawany pacjentom w dwutygodniowym kursie przez specjalnie zainstalowany infuzor.
Technika radioembolizacji
Ta metoda jest dość skomplikowana technicznie . Wpływa na raka wątroby z przerzutami poprzez napromieniowanie itrem radioaktywnym, który wchodzi przez specjalne mikrosfery.
W niektórych przypadkach stosuje się technikę brachyterapii. W takim przypadku źródło promieniowania znajduje się bezpośrednio w dotkniętym narządzie. Z reguły jest tymczasowo wszczepiany w tkankę, a po zakończeniu terapii jest usuwany z powrotem.
Zasady żywienia
Oprócz przestrzegania wszystkich zaleceń lekarzy i poddawania się podstawowej terapii konieczne jest „rozładowanie” wątroby za pomocą odżywiania.
Przy takich patologiach okazała się dieta śródziemnomorska, która ułatwia pracę hepatocytów i pomaga im radzić sobie z chorobą. Podstawą takiego odżywiania są następujące zasady:
 są 4 razy dziennie;
są 4 razy dziennie;- porcje powinny być małe;
- codzienna dieta z konieczności obejmuje surowe warzywa, produkty mleczne i kiełki zbożowe;
- gotowanie tylko na parze;
- wzbogacenie menu płynnymi zbożami, zupami warzywnymi, oliwkami i olejami lnianymi;
- mięso lub ryby o niskiej zawartości tłuszczu są dozwolone w małych ilościach.
Ciasta, alkohol, napoje gazowane, czekolada, smażone, w puszkach, tłuste, dodatki do żywności, marynaty itp. Są niedozwolone.