- Charakterystyka choroby i objawów
- Przyczyny procesu zapalnego
- Diagnoza astmy alergicznej
- Leczenie dorosłych i dzieci
 Astma alergiczna zwykle rozpoczyna się w dzieciństwie lub we wczesnym okresie dojrzewania. Ale u dorosłych pojawia się na tle alergii, które często są czynnikiem sprawczym w występowaniu tej choroby. Alergiczna postać astmy powoduje reakcję alergiczną na zewnętrzny czynnik wyzwalający (alergen). Układ odpornościowy zdrowych ludzi ignoruje alergeny, ale organizm astmatyczny chroni się przed praktycznie nieszkodliwymi substancjami, takimi jak pyłki, sierść zwierząt lub inne substancje przed środowiskiem.
Astma alergiczna zwykle rozpoczyna się w dzieciństwie lub we wczesnym okresie dojrzewania. Ale u dorosłych pojawia się na tle alergii, które często są czynnikiem sprawczym w występowaniu tej choroby. Alergiczna postać astmy powoduje reakcję alergiczną na zewnętrzny czynnik wyzwalający (alergen). Układ odpornościowy zdrowych ludzi ignoruje alergeny, ale organizm astmatyczny chroni się przed praktycznie nieszkodliwymi substancjami, takimi jak pyłki, sierść zwierząt lub inne substancje przed środowiskiem.
Charakterystyka choroby i objawów
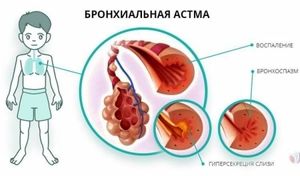 Astma alergiczna jest najczęstszą postacią astmy oskrzelowej, która jest przewlekłą niejednorodną chorobą, która powoduje trwałe zapalenie oskrzeli.
Astma alergiczna jest najczęstszą postacią astmy oskrzelowej, która jest przewlekłą niejednorodną chorobą, która powoduje trwałe zapalenie oskrzeli.
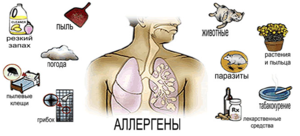
Najczęstszą przyczyną astmy są alergie. Alergia to nadmierna reakcja układu odpornościowego na nieszkodliwe substancje, takie jak pyłki. A najczęstszą formą alergii jest katar sienny: pyłek roślin powoduje przekrwienie błony śluzowej nosa, kichanie i często swędzące oczy.
Błony śluzowe oskrzeli mają podobną strukturę do błony śluzowej nosa i dlatego mogą reagować na alergeny w podobny sposób. Może to prowadzić do rozwoju astmy alergicznej. Błona śluzowa oskrzeli puchnie, śluz intensywnie się formuje, a drogi oddechowe zwężają się. Kaszel, duszność i ucisk w klatce piersiowej są typowymi objawami.
Astma oskrzelowa wywołuje reakcje alergiczne i niealergiczne, chociaż możliwe są postacie mieszane. Najbardziej charakterystycznym czynnikiem wyzwalającym jest alergia, a zwłaszcza alergeny na każdą pogodę, takie jak zwierzęta domowe, kleszcze i kurz. Inne powszechne alergeny:
- pyłek olchy, brzozy (jedna rodzina alergenów);
- pyłek traw i żyta;
- sierść zwierzęca (np. psy, świnki morskie, koty);
- zarodniki pleśni.
Klasycznymi przyczynami astmy oskrzelowej są bodźce fizyczne:
- indukowana aktywność fizyczna;
- wpływy hormonalne;
- irytujące bodźce, takie jak dym papierosowy;
- infekcje wirusowe.
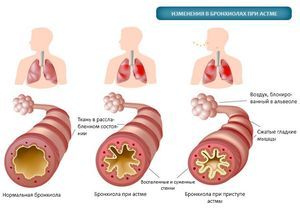 W przypadku astmy alergicznej objawy u dorosłych są mieszane. Oznacza to, że zarówno alergiczne, jak i niealergiczne bodźce mogą powodować atak astmy. Różne bodźce mogą się nawzajem wzmacniać. Na przykład stres fizyczny lub palenie może zwiększać wrażliwość błony śluzowej oskrzeli na alergeny. Zarówno alergiczny, jak i niealergiczny nieżyt nosa mają znaczący wpływ na przebieg astmy oskrzelowej.
W przypadku astmy alergicznej objawy u dorosłych są mieszane. Oznacza to, że zarówno alergiczne, jak i niealergiczne bodźce mogą powodować atak astmy. Różne bodźce mogą się nawzajem wzmacniać. Na przykład stres fizyczny lub palenie może zwiększać wrażliwość błony śluzowej oskrzeli na alergeny. Zarówno alergiczny, jak i niealergiczny nieżyt nosa mają znaczący wpływ na przebieg astmy oskrzelowej.
Objawy choroby są różnorodne. Objawy mogą się znacznie różnić u poszczególnych pacjentów. Typowe epizody kaszlu i świszczącego oddechu, prawdopodobnie z plwociną i nocnym kaszlem. Czasami może to nastąpić długi okres bez objawów. Duszność z alergiami u dorosłych jest stałym objawem.
Przyczyny procesu zapalnego
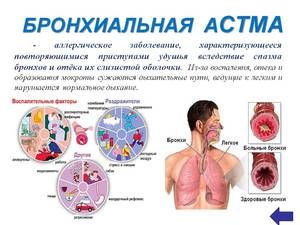 To, co inicjuje proces zapalny i sprawia, że niektórzy ludzie są podatni na jego konsekwencje, to obszar aktywnych badań. Nowe obserwacje pokazują, że pochodzenie astmy powstaje przede wszystkim we wczesnym wieku. Jest to złożony, interaktywny proces, zależny od interakcji między dwoma głównymi czynnikami - genetyką i wpływami środowiskowymi, które występują w kluczowym momencie rozwoju układu odpornościowego.
To, co inicjuje proces zapalny i sprawia, że niektórzy ludzie są podatni na jego konsekwencje, to obszar aktywnych badań. Nowe obserwacje pokazują, że pochodzenie astmy powstaje przede wszystkim we wczesnym wieku. Jest to złożony, interaktywny proces, zależny od interakcji między dwoma głównymi czynnikami - genetyką i wpływami środowiskowymi, które występują w kluczowym momencie rozwoju układu odpornościowego.
Dziedziczna predyspozycja odgrywa ważną rolę. Dzieci, których rodzice mają tę postać astmy oskrzelowej, mają zwiększone ryzyko rozwoju. Astma jest jedną z najczęstszych chorób przewlekłych wśród dzieci.
 Czynniki środowiskowe są również zaangażowane w rozwój choroby. Dzieci, których matki palą w czasie ciąży, są narażone na zwiększone ryzyko wystąpienia alergii (katar sienny, astma alergiczna, atopowe zapalenie skóry). To samo dotyczy dzieci, które są regularnie narażone na bierne palenie. Mają też większe ryzyko alergii i późniejszej astmy.
Czynniki środowiskowe są również zaangażowane w rozwój choroby. Dzieci, których matki palą w czasie ciąży, są narażone na zwiększone ryzyko wystąpienia alergii (katar sienny, astma alergiczna, atopowe zapalenie skóry). To samo dotyczy dzieci, które są regularnie narażone na bierne palenie. Mają też większe ryzyko alergii i późniejszej astmy.
Przesadne środki higieny w dzieciństwie są również omawiane jako możliwe czynniki ryzyka alergii. Wreszcie infekcje wirusowe we wczesnym dzieciństwie (infekcje rinowirusem, infekcje wirusowe) mogą prowadzić do rozwoju astmy oskrzelowej.
Jeśli istniejąca alergia (taka jak katar sienny) nie jest leczona lub nie jest dobrze leczona, choroba może postępować. 25–40% wszystkich pacjentów z nieleczonym katarem siennym rozwija się astma.
Diagnoza astmy alergicznej
Rozpoznanie rozpoczyna się od szczegółowej oceny objawów i pytania, czy w rodzinie były jakieś choroby alergiczne (na przykład atopowe zapalenie skóry lub alergia na pyłki). Inne ważne kwestie dotyczą kontaktu ze zwierzętami, roślinami lub żywnością, a także innych czynników, takich jak zawód lub sezonowe powiązanie z objawami.
Po rozmowie lekarz sprawdzi ogólny stan zdrowia w ramach badania fizykalnego. Najważniejszym krokiem diagnostycznym jest pomiar czynności płuc za pomocą spirometrii. Jednak to krótkie i bezbolesne badanie można przeprowadzić tylko w wieku pięciu lat.
Do diagnozy ważne są 3 wymiary:
- maksymalna możliwa moc płuc;
- ilość powietrza, którą możesz wydychać w ciągu jednej sekundy;
- stosunek drugiego wskaźnika do pierwszego.
Jeśli stosunek jest mniejszy niż 70%, występuje zwężenie oskrzeli (niedrożność oskrzeli).
W przypadku podejrzenia astmy alergicznej zostanie przeprowadzony test alergiczny w każdym wieku. Szukane są alergeny wywołujące astmę. Standardowy test to test skórny, który identyfikuje najważniejsze alergeny (zwierzęta, roztocza, pyłki trawy lub brzozy).
Rozpoznanie dzieci opiera się na czterech filarach: historia (rodzaj, częstotliwość i czas wystąpienia objawów, inne choroby alergiczne u dziecka i historia chorób alergicznych w rodzinie, historia środowiskowa), badanie fizykalne, badanie czynności płuc i identyfikacja możliwego wyzwalacza.
 Test alergiczny u dzieci jest możliwy za pomocą testu skórnego, a także badania krwi. Testy czynnościowe płuc wymagające udziału dzieci można wykonywać w wieku od czterech do pięciu lat. Dzieci potrzebują więcej cierpliwości, motywacji i ćwiczeń niż dorośli.
Test alergiczny u dzieci jest możliwy za pomocą testu skórnego, a także badania krwi. Testy czynnościowe płuc wymagające udziału dzieci można wykonywać w wieku od czterech do pięciu lat. Dzieci potrzebują więcej cierpliwości, motywacji i ćwiczeń niż dorośli.
Istnieją również kliniki specjalizujące się w badaniu czynności płuc u niemowląt. Test czynności płuc określa zdolność płuc i inne zmierzone wartości, takie jak druga pojemność (wymuszona objętość wydechowa w ciągu jednej sekundy). Im większe zwężenie oskrzeli, tym mniej powietrza można wydychać.
Leczenie dorosłych i dzieci
W przypadku astmy alergicznej leczenie ma na celu przede wszystkim zmniejszenie objawów. Pomimo intensywnych wysiłków badawczych astma jest nadal nieuleczalną chorobą. Jednak objawy można zmniejszyć za pomocą leków . Szeroka wolność od objawów i nieograniczona sprawność fizyczna - taki jest cel każdej terapii, którą można osiągnąć poprzez leczenie, w większości przypadków indywidualnie dostosowane do danego pacjenta.
Ćwiczenia, utrata masy ciała, zaprzestanie używania tytoniu i fizjoterapia oddechowa są również częścią leczenia. Ponadto różne metody oddychania mogą pomóc lepiej zarządzać chorobą. Należy również kontrolować ogólne współistniejące choroby, takie jak przewlekły nieżyt nosa lub zapalenie zatok.
Zasadniczo istnieją dwie grupy leków na astmę. Pierwsza grupa zmniejsza stan zapalny w drogach oddechowych. Napady i objawy występują rzadziej i rzadziej. Aby jednak osiągnąć ten efekt zapobiegawczy, leki należy stosować regularnie i nieprzerwanie.
Najbardziej skutecznymi z tych leków są glukokortykoidy. Leki te, znane również jako kortyzon, są syntetycznymi pochodnymi endogennego hormonalnego kortyzolu. Kortyzol reguluje układ odpornościowy w organizmie i zapobiega lub osłabia procesy zapalne. Wdychanie dostarcza substancję czynną bezpośrednio do miejsca przeznaczenia w drogach oddechowych, a tym samym zmniejsza skutki uboczne. W ciężkiej chorobie kortyzon jest również przyjmowany w postaci tabletek.
Druga grupa leków ma leczyć objawy krótkotrwałe. Są to fenoterol, formoterol, salbutamol i terbutalina do inhalacji . Ich działanie polega na tym, że rozluźniają mięśnie wokół oskrzeli na kilka minut, rozszerzając drogi oddechowe.
Leki te są bardzo skuteczne w łagodzeniu ostrych objawów, ale nie wpływają na stan zapalny leżący u podstaw choroby. Dotyczy to również długo działających leków stosowanych w późnych stadiach choroby - ale tylko w połączeniu z kortyzonem.
Za pomocą leków napady drgawkowe można skutecznie leczyć u większości pacjentów. Ale są pacjenci z tak zwaną ciężką astmą, u których objawów nie można całkowicie wyeliminować, pomimo optymalnej terapii.
W napadach o nasileniu umiarkowanym do ciężkiego roztwór aminofiliny podaje się dożylnie z roztworem chlorku sodu lub glukozy. W przypadku napadów długich i niewydolności serca napady należy stosować kroplomierzem z Eufillinem, efedryną, adrenaliną, roztworem glukozy i roztworem Korglikon lub Strofantin. W tym samym czasie tlen jest wprowadzany przez maskę.
Leczenie dzieci należy rozpocząć jak najwcześniej. Ważne jest, aby unikać długoterminowych uszkodzeń, ale także dlatego, że astma bez leczenia ma tendencję do postępu .
Grupy wiekowe niemowląt, małych dzieci i uczniów nie różnią się pod względem terapii. Liczba stosowanych leków, ich dawkowanie i częstotliwość stosowania są dostosowywane z uwzględnieniem ciężkości choroby. Podstawą terapii jest, podobnie jak u dorosłych, stosowanie leku przeciwzapalnego.
Aktywność fizyczna jest niezbędna do rozwoju dzieci. Sport jest również możliwy i ważny w astmie. Zwolnienie ze sportów szkolnych nie jest konieczne i może zaszkodzić zdrowiu psychicznemu dziecka cierpiącego na tę chorobę. Optymalna terapia lekowa powinna zapewnić pełny udział w szkolnych i rekreacyjnych sportach. Które sporty są odpowiednie, należy określić w każdym przypadku.